«Все болезни от нервов» — фраза, которую каждый из нас слышал не раз. Но что если за этой народной мудростью скрывается глубокая научная истина? В современном мире, где стресс стал постоянным спутником миллионов людей, связь между эмоциональным состоянием и физическим здоровьем приобретает особую актуальность.
Анна Сергеевна, 34-летняя московская переводчица, долгие месяцы страдала от мучительных болей в желудке. Врачи проводили исследование за исследованием, но органической патологии найти не удавалось. Лишь после встречи с психотерапевтом выяснилось: симптомы появились после развода и усилились на фоне конфликтов на работе. Стоило разобраться с эмоциональными проблемами — и физические недомогания отступили.
Такие истории не единичны. По данным российских исследователей, психосоматические расстройства выявляются у 25–30% пациентов общесоматической сети. Среди населения в целом их распространённость составляет от 15 до 60%. Эти цифры заставляют по-новому взглянуть на природу многих заболеваний и переосмыслить подходы к их лечению.
Психосоматика как наука находится на стыке медицины и психологии, изучая процессы взаимодействия нервной системы и психики человека с различными отделами его организма. За последние десятилетия накоплено множество убедительных доказательств того, что наши эмоции, переживания и стрессы способны вызывать вполне реальные физические симптомы и даже серьёзные заболевания.
Научная основа психосоматических связей
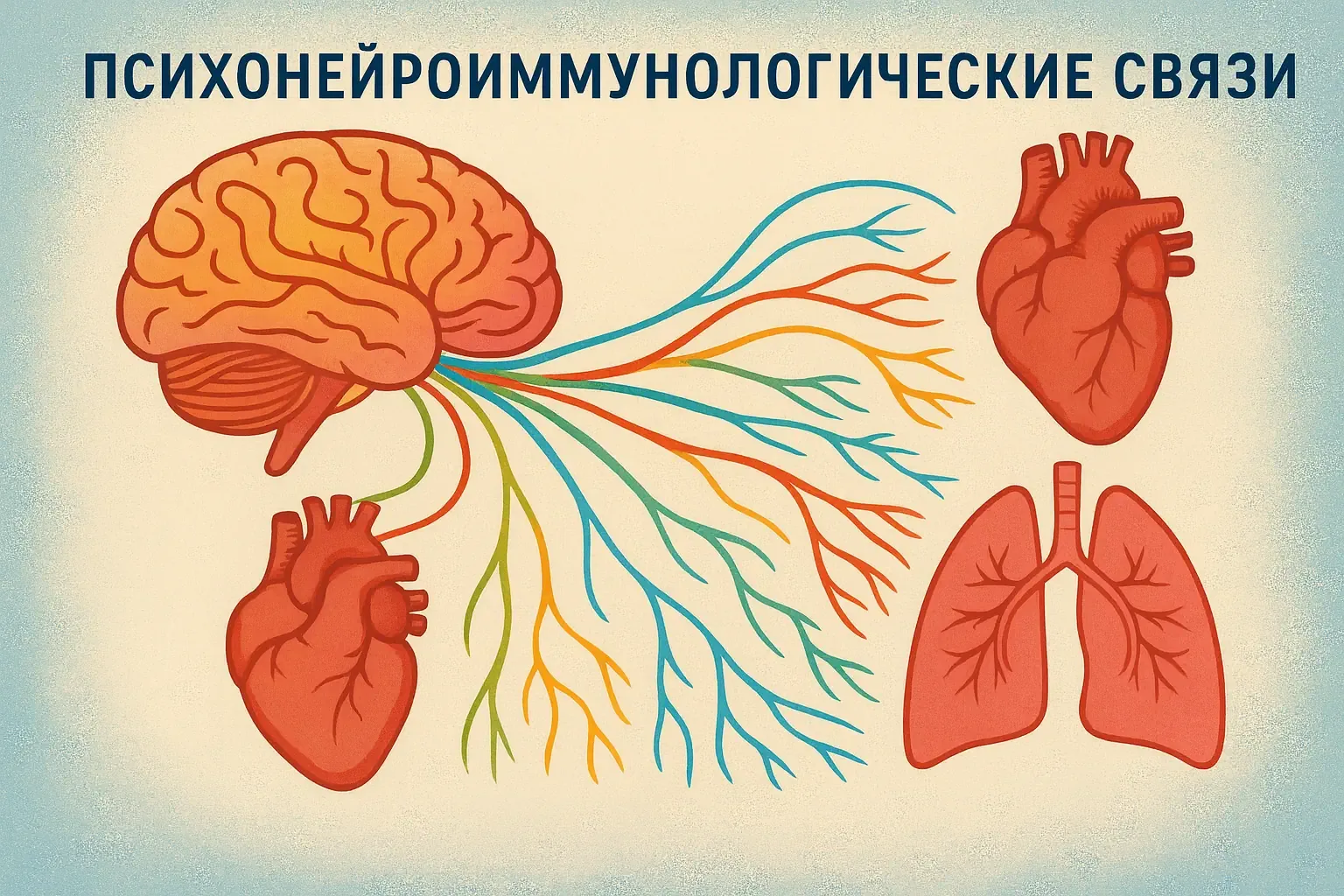
Современная наука располагает убедительными данными о том, как эмоциональные переживания влияют на физиологические процессы. Психонейроиммунология — область медицины, которая изучает процессы функционального взаимодействия нервной системы организма человека и его психики с различными отделами его иммунной системы — предоставляет научную основу для понимания механизмов психосоматических связей.
Исследования показали, что стрессовые события меняют характер и особенности функционирования иммунной системы. Адреналин и кортизол, выделяющиеся при стрессе, в краткосрочной перспективе оказывают тонизирующее действие на иммунную систему. При затяжном стрессе эти же вещества ослабляют иммунный ответ, делая организм неспособным бороться с опухолями и вирусами.
Кортизол — это ключевое соединение, участвующее в реакции организма на всплески эмоций. Высокий уровень кортизола угнетает многие функции иммунной системы: образуется меньше защитных антител, стимулируется процесс размножения клеток иммунной системы. Если быстро устранить стрессовый фактор, уровень кортизола снижается, иммунная система с лёгкостью возвращается к обычному режиму работы. Но если стрессовая ситуация затягивается, уровень кортизола остается повышенным долгое время.
Учёные установили, как цитокины — молекулы, которые выделяются иммунными клетками, — проходят через кровь или крупные черепные нервы (например, блуждающий нерв) и передают в мозг сигналы, влияя таким образом как на биологические проявления (например, озноб или голод), так и на психологическую активность (вызывая тревогу или депрессию).
Важную роль в понимании психосоматических связей играют нейромедиаторы. Серотонин, известный как «гормон счастья», играет ключевую роль в регуляции настроения, сна, аппетита и других физиологических процессов. Низкий уровень серотонина связан с повышенной тревожностью и депрессией. Дофамин участвует в системе вознаграждения мозга, которая отвечает за чувство удовольствия и мотивацию. Нарушения в работе дофаминергической системы могут приводить к снижению мотивации, апатии и анедонии.
«Чикагская семёрка» и классические психосоматозы
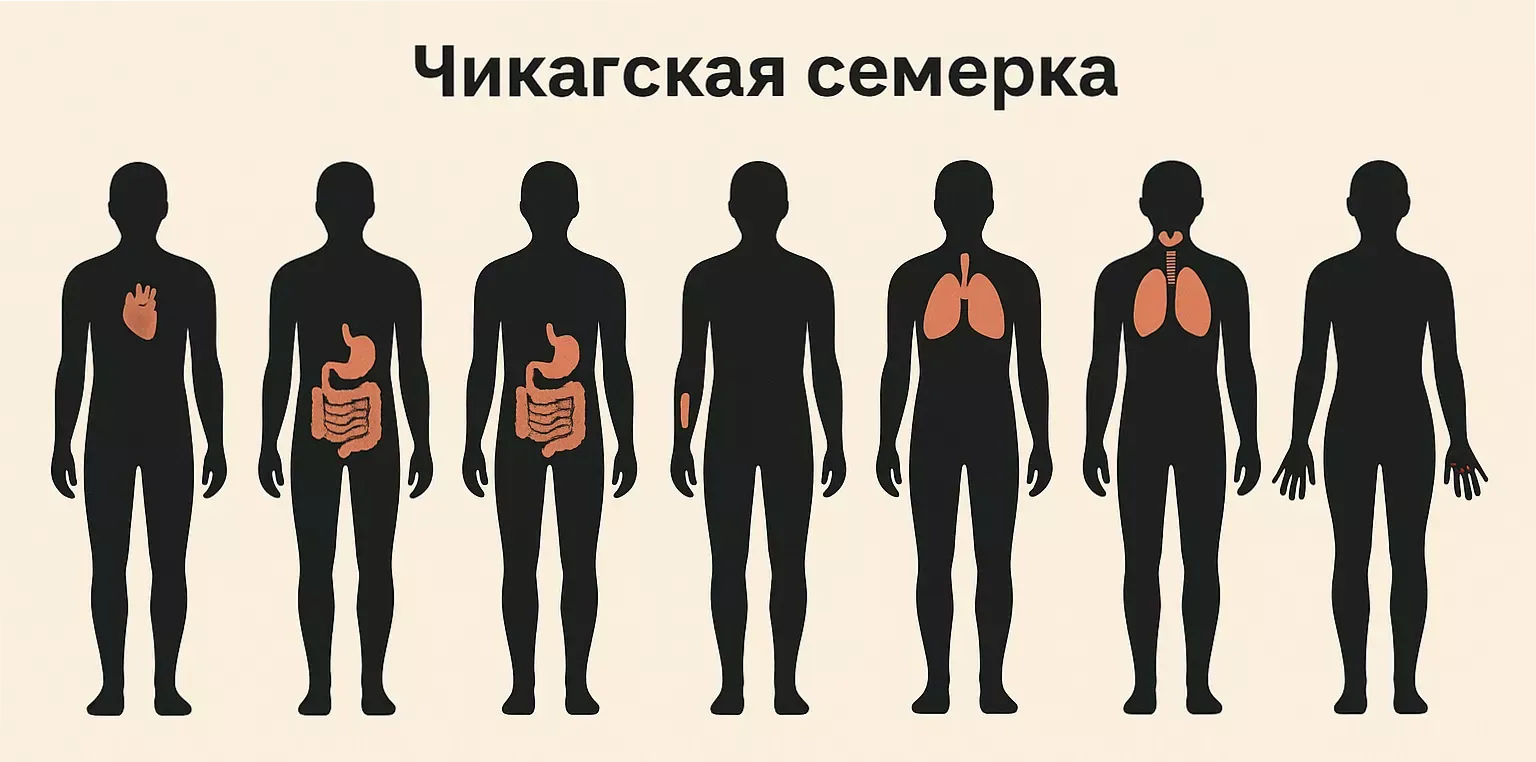
Одним из важнейших вкладов в развитие психосоматической медицины стала работа американского психоаналитика Франца Александера. В 30-х годах ХХ века он описал семь основных заболеваний, в основе которых лежат неотреагированные эмоции и непрожитые травмы — так называемую «чикагскую семёрку».
К этой группе относятся заболевания, которые Александер описал в 1950 году: нейродермит, эссенциальная гипертония, язвенная болезнь желудка и двенадцатиперстной кишки, ревматоидный артрит, неспецифический язвенный колит, бронхиальная астма и гипертиреоидный синдром.
Франц Александер считал, что психические процессы, протекающие на осознаваемом уровне, играют только подчинённую роль в развитии и динамике заболевания, маскируя истинную причину соматического расстройства. Психологические факторы, вызывающие соматические расстройства, имеют специфическую природу: ведущий симптом болезни прямо связан с эмоционально конфликтным неосознаваемым отношением личности к самой себе или к окружающей среде.
Рассмотрим некоторые из этих классических психосоматических заболеваний подробнее:
Артериальная гипертензия часто развивается у людей, которые подавляют агрессию и гнев. Они стремятся контролировать ситуацию, но при этом боятся конфликтов. Постоянное внутреннее напряжение между желанием доминировать и страхом проявить агрессию приводит к повышению артериального давления.
Язвенная болезнь желудка и двенадцатиперстной кишки связана с неудовлетворённой потребностью в любви и заботе. Люди с такими заболеваниями часто испытывают чувство покинутости, но стыдятся своей зависимости от других. Они могут компенсировать эти чувства чрезмерной активностью и стремлением к независимости.
Бронхиальная астма развивается у зависимых, нерешительных людей, которые в детстве «задыхались» от гиперопеки родителей или которым, наоборот, не хватало внимания взрослых. У многих людей приступы бронхиальной астмы возникают на фоне подавленности, скрытой агрессии, страха.
Современная классификация психосоматических расстройств значительно расширилась. Выделяют несколько групп: психосоматозы (заболевания, при которых конфликтное переживание вызывает первичную телесную реакцию), функциональные синдромы (психосоматические расстройства, связанные с особенностями реагирования на стресс), конверсионные симптомы (эмоциональное напряжение находит выход через тело).
Механизмы воздействия эмоций на организм
Чтобы понять, как эмоции влияют на тело, необходимо рассмотреть сложную систему взаимодействия между нервной, эндокринной и иммунной системами. Эти системы интегрированы благодаря существованию взаимных путей передачи информации об изменениях их фактического функционального состояния.
Главными задачами мозга являются приём, интеграция и хранение информации, и есть убедительные доказательства, что это относится и к информации, полученной через иммунные реакции организма. Доказано, что производство цитокинов в мозге может быть вызвано не только периферическим иммунным стимулированием, но и самими нервными клетками, стимулированными определёнными нейросенсорными сигналами.
Периферические нервные волокна, пронизывающие весь человеческий организм, выделяют вещества (нейропептиды), которые активируют или подавляют иммунный ответ. Это открытие предполагает, что воспаление может иметь нейрогенный характер.
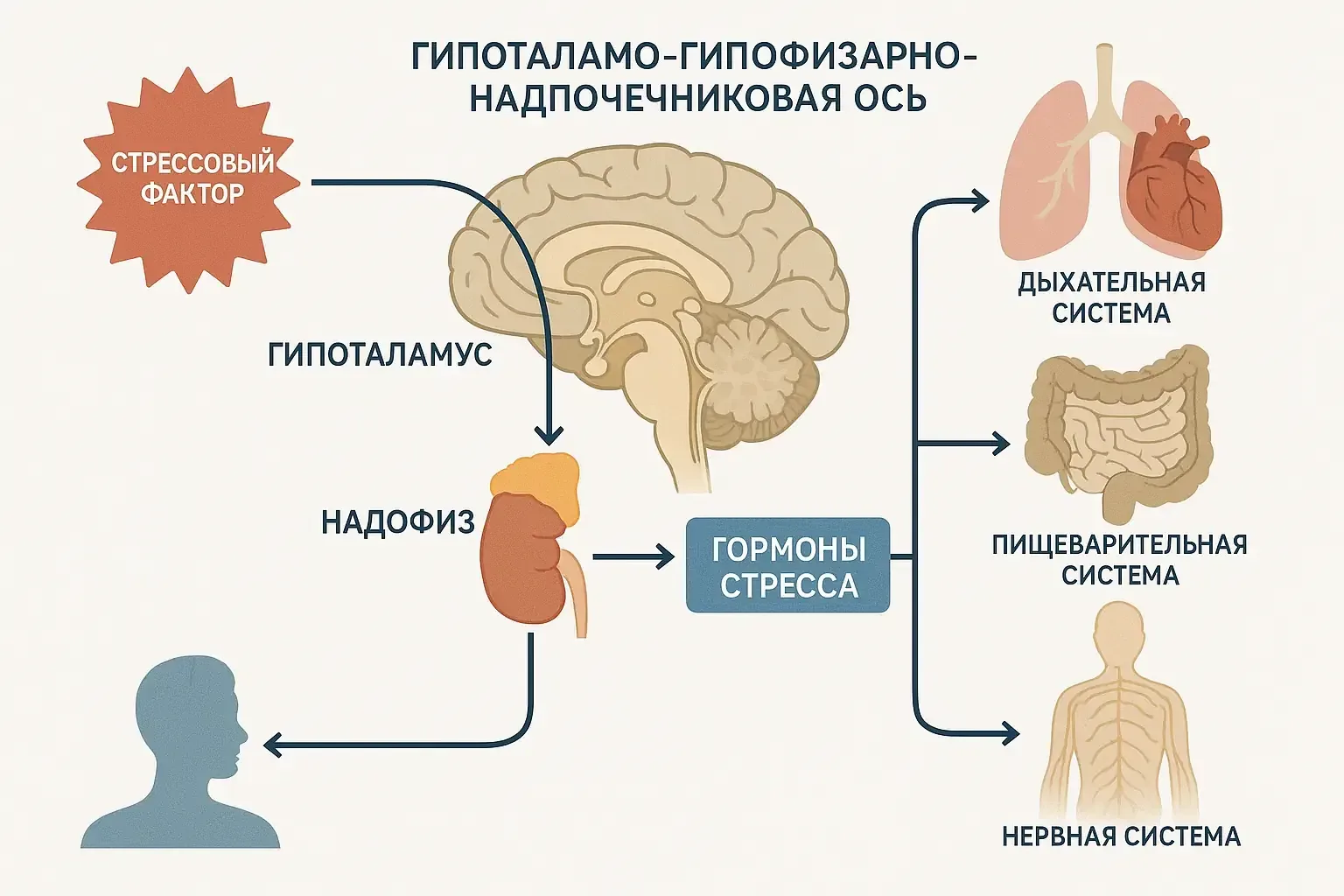
При стрессе запускается каскад биохимических реакций. Сигналы о стрессе поступают в гипоталамус, который активирует гипоталамо-гипофизарно-надпочечниковую ось. В результате надпочечники начинают активно вырабатывать кортизол. Высокий уровень этого гормона приводит к развитию воспалительной реакции, «отвлекающей» организм от борьбы с болезнетворными вирусами и бактериями, а также к неправильной работе Т-лимфоцитов, которые занимаются нейтрализацией инородных агентов.
На фоне затяжного стресса в организме уменьшается выработка антител, которые нужны для борьбы с вирусами и бактериями. Также снижается уровень NK-лимфоцитов, участвующих в защите организма от онкологических заболеваний.
Особую роль играет автономная нервная система, которая управляет непроизвольными функциями организма. Исследования показали, что эмоциональные факторы могут значительно влиять на её работу. У лиц с исходным парасимпатическим тонусом чувствительными показателями при воздействии эмоциогенных факторов являются показатели временного анализа вариабельности сердечного ритма.
Клинические примеры и истории пациентов

Реальные истории пациентов наглядно демонстрируют, как эмоциональные переживания могут проявляться в виде физических симптомов. Рассмотрим несколько характерных случаев из медицинской практики.
Случай с потерей слуха. Пациентка 32 лет обратилась за помощью с проблемой сложных взаимоотношений с мужем, в которых самым тяжёлым для неё была его привычка кричать на неё и детей. Между прочим, она упомянула, что у неё стал ухудшаться слух. Как-то она сказала, плача: «Последнее время я живу и думаю только об одном, — я не хочу больше этого слышать!» Психотерапевт обратила её внимание на связь между этими словами и жалобами на ухудшающийся слух. После осознания этой связи пациентка смогла переосмыслить ситуацию и найти конструктивные способы решения семейных проблем.
Случай с хроническим ларинготрахеитом. Женщина 43 лет страдала от повторяющихся эпизодов ларинготрахеита, которые начинались с першения в горле и заканчивались противным сухим грудным кашлем. Врачи различных специальностей не могли найти органическую причину заболевания. В процессе психотерапевтической работы выяснилось, что пациентка критично относилась к себе, имела низкую самооценку и брала на себя слишком много ответственности. После работы над этими психологическими аспектами проблема исчезла.
Случай с мигренями. Пациентка страдала от частых мигреней и переживала высокий уровень стресса на работе из-за перегрузки и плохих отношений с коллегами. После нескольких сеансов когнитивно-поведенческой терапии ей удалось проработать свои эмоциональные проблемы и снизить уровень стресса. В результате частота мигреней значительно уменьшилась.
Такие примеры подтверждают прямую связь между психоэмоциональным состоянием и физическими недомоганиями. Важно отметить, что пациенты с психосоматическими расстройствами могут долгие месяцы и даже годы посещать самых разных специалистов — терапевтов, кардиологов, неврологов, чтобы найти наконец причину своего нездоровья. Но если ни одно обследование — будь то физикальное, инструментальное или лабораторное — не выявляет признаков органического заболевания, стоит обратиться за помощью к психиатру или психотерапевту.
Мнения медицинских экспертов

Медицинское сообщество всё больше признаёт важность психосоматического подхода в диагностике и лечении заболеваний. Ведущие специалисты подчёркивают необходимость комплексного взгляда на проблемы здоровья.
Профессор Л.В. Ромасенко, заслуженный врач РФ, отмечает важность выявления тревожного компонента в патогенезе семи классических заболеваний «чикагской семёрки». По её мнению, современная медицина должна активнее интегрировать психологические аспекты в диагностический процесс.
Исследования, проведённые среди 400 врачей различных специальностей, показали, что более половины из них испытывают трудности при проведении дифференциальной диагностики функциональных расстройств с органическими заболеваниями. При этом всего 55% врачей рекомендуют консультацию аллерголога при подозрении на аллергический ринит, а у 59% пациентов нет четко установленного диагноза.
Особое внимание уделяется психосоматическим заболеваниям детского возраста. Доктор медицинских наук, профессор Леонид Семенович Чутко подчёркивает, что психосоматические заболевания могут развиться не только у взрослых, но и у детей. Впервые понятие «психосоматическое заболевание» предложил немецкий врач Хайнрот в 1818 году для обозначения взаимосвязи телесных недугов пациентов и их душевных страданий.
Доктор медицинских наук Светлана Александровна Немкова отмечает, что заболевания, известные современной медицине, исчисляются десятками тысяч, но особую значимость приобретает диагностика и лечение психосоматических расстройств, особенно среди жителей крупных городов, которые каждый день подвергаются значительному стрессу.
Эксперты также обращают внимание на проблему стигматизации пациентов с психосоматическими расстройствами. Доктор Сюзанна О'Салливан, специалист по неврологии, подчёркивает, что слепота, апатия, судороги и паралич, имеющие психологическое происхождение, не приносят меньше страданий, чем органические заболевания. Эти пациенты действительно больны — даже больше, чем многие пациенты с физическими заболеваниями.
Современные подходы к диагностике

Диагностика психосоматических расстройств представляет собой сложный процесс, требующий междисциплинарного подхода. Поскольку психосоматические заболевания возникают в результате душевных расстройств, влияющих на тело человека, в диагностике и лечении этих болезней должны участвовать несколько специалистов: психотерапевт и профильный специалист — терапевт, невролог, кардиолог, эндокринолог.
Роль психотерапевта — определить природу эмоционального состояния, вызвавшего заболевание, и помочь пациенту справиться с ними. Провоцировать развитие психосоматических заболеваний может не столько наличие, сколько невысказанность и подавленность негативных эмоций.
Современные методы диагностики включают не только традиционные медицинские исследования, но и специализированные психологические тесты. Важнейшую роль играет тщательный сбор анамнеза, в ходе которого выясняется связь между началом заболевания и психотравмирующими событиями.
До 30% людей, посещающих семейного врача или терапевта (и 50% женщин, посещающих гинеколога), жалуются на симптомы, которые невозможно объяснить физиологическими причинами. Это означает, что они могут иметь психосоматическую природу.
Для объективной оценки психоэмоционального состояния используются валидированные шкалы и опросники. Например, для оценки степени тяжести симптомов применяется Визуальная аналоговая шкала, которая позволяет предотвратить субъективность в оценке симптомов и сориентироваться в выборе терапии.
Важную роль в диагностике играет наблюдение за невербальными сигналами, языком тела пациента, его позой, жестами, мимикой. Это даёт информацию о конфликтующих эмоциях или мыслях. Специалисты также обращают внимание на паттерны и ведущие темы в поведении, мыслях и эмоциях пациента.
Современные нейровизуализационные методы позволяют увидеть, как психоэмоциональные состояния влияют на активность различных отделов мозга. Функциональная магнитно-резонансная томография показывает изменения функциональных связей медиальной префронтальной коры с другими зонами головного мозга у пациентов с головными болями напряжения.
Лечение психосоматических расстройств

Лечение психосоматических заболеваний требует комплексного подхода, включающего воздействие как на психический, так и на соматический компоненты. Самым эффективным способом лечения заболеваний психосоматического происхождения признано сочетание психотерапии и приёма медикаментов.
Среди наиболее эффективных психотерапевтических методов выделяют:
Когнитивно-поведенческая терапия (КПТ) — один из наиболее эффективных методов для лечения психосоматических расстройств. Этот подход фокусируется на изменении деструктивных мыслей и моделей поведения. В ходе терапии пациент пытается осознать особенности своего состояния, а также ставит конкретные цели для изменения самочувствия.
Гештальт-терапия работает с осознанием, фокусированием на настоящем, завершением эмоциональных процессов, работой с телом и выражением эмоций. Цель терапии — развернуть эмоциональные реакции и проработать непрожитые эмоции, которые негативно влияют на человека.
Телесно-ориентированный подход помогает справляться с психосоматикой через работу с телом: позволяет выявить и устранить телесные блоки и напряжения, связанные с эмоциональными и психологическими проблемами.
Гипнотерапия помогает справляться с психосоматикой через работу с подсознанием и изменением восприятия и реакции на стрессовые факторы.
Психоанализ фокусируется на исследовании глубинных причин и бессознательных конфликтов, которые могут проявляться через физические симптомы.
Психотерапия играет важную роль в комплексном лечении психосоматических заболеваний, помогая людям справляться со стрессом, который может вызывать физические симптомы. Она помогает распознавать и выражать подавленные эмоции через установление безопасного пространства, идентификацию и корреляцию эмоций с симптомами, обучение навыкам саморегуляции, работу с прошлым опытом и использование творческих методов.
Медикаментозное лечение включает применение различных групп препаратов в зависимости от конкретных проявлений заболевания. Важно соблюдение принципа «минимальной достаточности», требующего применения в психосоматике малых доз безопасных препаратов, обладающих потенциалом коррекции выявленных психических нарушений.
Комплексный подход также включает:
- Регулярные физические упражнения для снижения уровня стресса
- Практики релаксации и медитации
- Ароматерапию, цветотерапию, прослушивание музыки
- Работу с биологически активными точками, связанными с эмоциями
Профилактика и управление стрессом

Профилактика психосоматических расстройств играет ключевую роль в поддержании здоровья. Меры профилактики заключаются в овладении навыками эффективного противостояния стрессу, выстраивания доверительных межличностных отношений и коммуникации, а также в том, чтобы не подавлять негативные эмоции.
Если на основе научных данных определить психологическую стратегию повышения иммунитета, то она будет включать профилактику стрессов, развитие социальных связей, укрепление тёплых и доверительных отношений с близкими людьми. Важно заметить, что на ощущение болезни сильнее влияло субъективное чувство одиночества, чем объективная изоляция.
Основные принципы профилактики включают:
Управление стрессом. Стабилизировать свой эмоциональный фон и управлять стрессом можно с помощью медитации, физической активности, психологической поддержки и других методов релаксации. Важно прислушиваться к своему организму и делиться с близкими своими переживаниями.
Здоровый образ жизни. Придерживание распорядка дня, в котором чётко расписано время работы, отдыха, занятия спортом. Снижение уровня хронического стресса, регулярные физические нагрузки и полноценный сон позволяют снизить уровень кортизола и увеличить уровень «гормонов счастья».
Развитие эмоциональной грамотности. Необходимо определить, что вызывает стресс, как ведёт себя организм в тревожных ситуациях, и выработать новую стратегию поведения при стрессе. Важно научиться выражать эмоции здоровыми способами, не подавлять их.
Социальная поддержка. Развитие социальных связей, поддержание крепких межличностных отношений играет важную роль в профилактике психосоматических расстройств. Исследования показывают, что люди с сильной социальной поддержкой лучше справляются со стрессом и реже страдают от психосоматических заболеваний.
Раннее обращение за помощью. При появлении симптомов психосоматических заболеваний не стоит закрываться и стесняться болезни. Важно вовремя обратиться за помощью к психологу или психотерапевту, который подберёт подходящую терапию.
Полярность взглядов и критика

В интернете можно встретить два полярных убеждения относительно психосоматики. Одни считают, что большинство проблем со здоровьем вызвано нервами, другие же уверены, что никакие негативные эмоции не могут стать причиной реальных нарушений в организме.
Критики психосоматического подхода указывают на недостаточную доказательную базу некоторых утверждений и риск гипердиагностики психосоматических расстройств. Они справедливо отмечают, что не все заболевания имеют психосоматическую природу, и важно не пропустить серьёзную органическую патологию.
Действительно, существуют определённые мифы о психосоматике. Распространён миф о том, что известно только 7 психосоматических заболеваний (ограничительная трактовка), либо, напротив, что все заболевания человека являются психосоматическими (расширительная трактовка). Только научно доказанные причинно-следственные связи между психическими нарушениями и соматическим страданием позволяют уверенно говорить о психосоматическом расстройстве.
В русскоязычной литературе распространён термин «психосоматика», но он часто употребляется как бездоказательное оправдание убеждений о том, что конкретные болезни или недомогания вызваны определённым психологическим состоянием. Психонейроиммунология, которая получила развитие благодаря технологиям изучения головного мозга, уже располагает инструментами для исследования, а также собирает обширную и постоянно растущую документацию для объяснения в строго научных терминах сложного взаимодействия между биологическим, психологическим и социальным уровнями функционирования организма.
Важно понимать, что психосоматика — это не псевдонаука, а научная дисциплина, основанная на медицинских исследованиях и клинических данных. К психосоматическим расстройствам подходят с доказательными методами лечения, включая терапию, медикаменты и другие медицинские вмешательства.
Будущее психосоматических исследований
Современные тенденции и перспективы развития психосоматики связаны с активным внедрением научного подхода в изучение связей между психикой и телом. Команда «Псидваноль Наука» представила свои успехи в области психологического консультирования и последние данные проведённых исследований по темам: миопия, бессонница, репродуктивное здоровье и панические атаки. Готовятся к запуску исследования по экземе, псориазу, инсулинорезистентности.
Целью современных проектов является зарождение культуры психосоматических исследований в России. Это включает теоретический обзор современных психосоматических исследований, адаптацию и стандартизацию русскоязычных версий инструментов, применяемых в зарубежных психосоматических исследованиях, изучение логики и динамики психосоматических феноменов.
Перспективные направления исследований включают:
Нейровизуализационные исследования. Развитие технологий функциональной МРТ и других методов нейровизуализации позволяет в реальном времени наблюдать, как эмоциональные состояния влияют на активность различных отделов мозга и их связи с периферическими органами.
Изучение микробиома. Современные исследования показывают важную роль кишечного микробиома в развитии стресс-индуцированных психических и неврологических расстройств. Это открывает новые возможности для понимания механизмов психосоматических связей.
Персонализированная медицина. Развитие генетических исследований позволяет выявлять индивидуальную предрасположенность к различным психосоматическим расстройствам и разрабатывать персонализированные подходы к профилактике и лечению.
Цифровые технологии. Использование мобильных приложений, носимых устройств и искусственного интеллекта для мониторинга эмоционального состояния и раннего выявления психосоматических расстройств.
Интегративные подходы. Развитие междисциплинарных методов лечения, объединяющих достижения психологии, неврологии, иммунологии, эндокринологии и других наук.
Научное сообщество надеется, что в ближайшем будущем придёт понимание того, как лечить или предотвращать аутоиммунные заболевания, которые до сих пор считаются необратимыми. Есть шанс, что ситуацию изменят технологические открытия для психонейроиммунологии, развитие аппаратных исследований головного мозга и новые инструменты визуализации биологических процессов.
Психосоматика находится на пересечении науки и человеческого опыта, медицины и психологии, рационального знания и эмоциональных переживаний. За последние десятилетия накоплено достаточно научных данных, чтобы утверждать: связь между эмоциями и физическим здоровьем — не метафора, а реальность, которую можно изучать, понимать и использовать для улучшения качества жизни.
Каждый из нас хотя бы раз испытал психосоматические явления на себе: плакал от горя, дрожал от гнева, чувствовал тошноту от волнения. Разница лишь в том, что у большинства людей эти проявления временны, а у пациентов с психосоматическими расстройствами они принимают хронический характер и требуют профессионального вмешательства.
Современная медицина постепенно отходит от «механической философии», утверждающей дихотомию тела и сознания, которая на протяжении веков определяла подходы к лечению. Новая парадигма рассматривает человека как сложную интегрированную систему, где психические, биологические и социальные факторы находятся в постоянном взаимодействии.
Понимание психосоматических механизмов открывает новые возможности не только для лечения существующих заболеваний, но и для их профилактики. Овладение навыками управления стрессом, развитие эмоциональной грамотности, поддержание социальных связей — всё это становится не просто рекомендациями для здорового образа жизни, но и научно обоснованными методами профилактики серьёзных заболеваний.
В будущем психосоматический подход может кардинально изменить медицинскую практику. Врач, назначая лечение, будет учитывать не только физические симптомы, но и эмоциональное состояние пациента, его социальные связи, способы реагирования на стресс. Такой интегративный подход обещает более эффективное и гуманное здравоохранение, где человек рассматривается в единстве тела и души.
Возможно, через несколько десятилетий фраза «все болезни от нервов» перестанет звучать как народная мудрость и станет основой научно обоснованной медицинской практики. А пока каждый из нас может уже сегодня применить знания о психосоматических связях для заботы о своём здоровье — не только физическом, но и эмоциональном.
Использованные источники:
- Солдаткин В.А. 10 мифов о психосоматике // Медицинский вестник. — 2023.
- Александер Ф. Психосоматическая медицина. — Эксмо-Пресс, 2002.
- Чуркин А.А., Творогова Н.А. Психические расстройства в РФ за период 1999–2006 гг.
- Виноградова Е. Современные тенденции и перспективы развития психосоматики // PSY2.0. — 2023.
- Смулевич А.Б. и др. Психосоматические расстройства в клинической практике. — 2016.
- Эйдер Р., Фелтен Д., Коэн Н. Психонейроиммунология. — Academic Press, 2006.